前回の続きです。
今回は「薬物療法の続きとスキンケア」について書きます。
前回の記事を読んでいない方は目を通してから読んで頂くと幸いです!
この記事の目的
患者側の知識を増やすことにより、自分の病状の理解や医師との円滑なコミュニケーションを行えるようになることを目的としています。
た、アトピー性皮膚炎の治療は自発的な行動も大切と言えるためより理解を深め、いち早く寛解寛解を目指すといった思いで要約しています。
薬物療法
抗ヒスタミン薬
アトピーはかゆみの伴う疾患であり、かゆみはQOLの低下や掻きむしる事による皮膚症状の増悪をもたらすためかゆみのコントロールは重要です。
抗ヒスタミン薬はかゆみの元となるヒスタミンの分泌を抑制する薬です。
抗ヒスタミン薬は外用薬の追加療法として有効であるという確固たるエビデンスは無いですが、国内からの非鎮静性第二世代抗ヒスタミン薬の検討においては、有効性を示す報告が多く、長期間安全に使用でき、アレルギー性鼻炎や蕁麻疹などの合併症を緩和する効果も認められるため、補助療法として提案されています。
シクロスポリン
シクロスポリンは最重症クラスの患者に用いられる免疫抑制剤です。
8~12週間で終了し、長期投与が必要な場合は2週間以上の休薬期間を設ける必要があります。
シクロスポリン内服中はステロイド外用薬などの抗炎症外用薬を併用する方が、シクロスポリン単体のみで治療するよりも再燃までの期間が長くなるとの報告もあります。
ステロイド内服薬
ステロイド内服薬は急性増悪や重症・最重症クラスの寛解導入時に用いられ、経験的には有効*1な治療法です。
しかし、長期間のステロイド内服には種々の重篤な全身性副作用があることから、ステロイド内服薬によってアトピー性皮膚炎を長期間コントロールする治療法は一般的に推奨されず、投与するとしても短期間にとどめるべきです。
*1 アトピー性皮膚炎に対するステロイド内服薬の効果を検証した質の高い二重盲検比較試験はありません。
バリシチニブ(オルミエント)
バリシチニブはJAK1/JAK2の選択的かつ可逆的阻害薬です。
これらを介して行われる細胞内のシグナルを伝達を阻害することで炎症、免疫反応を抑制します。

バリシチニブは複数の臨床試験で皮疹や瘙痒などの症状を有意に改善させ、QOLを向上させることが示されており、寛解導入に適した薬剤です。
主な副作用は感染症、心血管系事象、深部静脈血栓症です。
対象となる患者は、既存治療で効果不十分なアトピー性皮膚炎を患っている方です。
本剤の投与を開始してから8週間までの反応が得られない場合、投与を中止します。
また、治療効果が認められた際には2mgを1日1回投与への減量を検討し、ステロイド外用薬等の併用によりある程度の期間(6ヶ月目安)寛解の維持が得られた場合には、外用薬や保湿剤が適切に使用されていることを確認した上で、本剤投与の一時中止を検討することとされています。
ただし、実際には寛解を維持するために本剤の継続投与を要する場合も多いと考えられ、その場合は継続して投与することができます
バリシチニブを取り扱うには、適正使用推進ガイドラインに定められている条件を全て満たす必要があり、全ての皮膚科で取り扱えるわけではありません。
また、服用したことによる感染症悪化のリスクなどがあるため服用前に検査が必要になります。
デュピルマブ(デュピクセント)
デュピルマブはIL-4受容体及びIL-13受容体を構成しているIL-4Raに結合し、IL-4及びIL-13を介したシグナル伝達を阻害するモノクローナル抗体です。
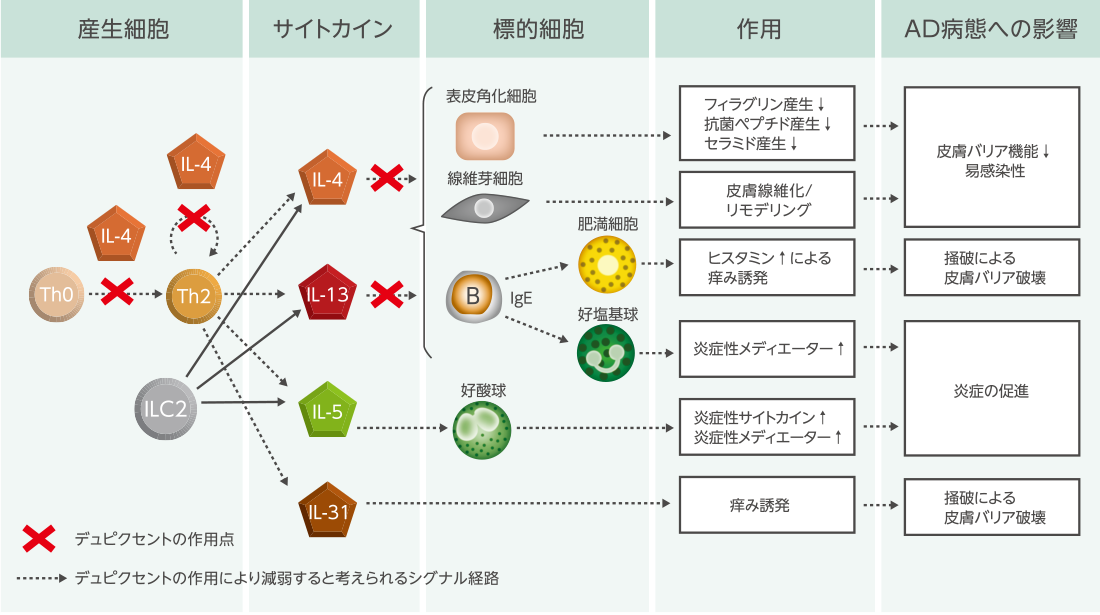
デュピルマブもバリシチニブ同様に、複数の臨床試験で皮疹や瘙痒などの臨床症状を有意に改善させ、QOLを向上することが示されています。
主な副作用は結膜炎と投与部位反応(赤みなど)です。
効果が高く、その効果が長期間持続すること、重大な副作用も少なく、安全性も高いことから、寛解導入だけではなく、寛解維持にも適した薬剤です。
対象となる患者は、既存治療で効果不十分なアトピー性皮膚炎を患っている方です。
こちらもバリシチニブと同じく、ステロイド外用薬等の併用によりある程度の期間(6ヶ月目安)寛解の維持が得られた場合には、外用薬や保湿剤が適切に使用されていることを確認した上で、本剤投与の一時中止を検討することとされています。
ただし、実際には寛解を維持するために本剤の継続投与を要する場合も多いと考えられ、その場合は継続して投与することができます
寛解維持にも適しているとの記述がある通り、寛解維持にのために継続投与される場合が多いと考えられます。
デュピルマブを取り扱うには、適正使用推進ガイドラインに定められている条件を全て満たし、生物学的製剤を取り扱える病院でないとならないため、全ての皮膚科で取り扱えるわけではありません。
目への副作用について
デュピルマブによる治療では、プラセボと比較して結膜炎の頻度が有意に高いです。
アトピーの重症度が高い場合や、結膜炎の既往歴のある場合、デュピルマブによる結膜炎の頻度は増加します。
いろいろな機序が考察されていますが、原因はよくわかっていません。
国際湿疹評議会では、デュピルマブの必要がある場合、結膜炎の既往があってもデュピルマブで治療するべきあり、治療中に結膜炎を発症した場合でも眼科医の診察を受け、可能な場合デュピルマブを継続することを推奨しています。
継続させるのは恐らく中和抗体出現のリスクがあるため…?
スキンケア
保湿外用薬
アトピー性皮膚炎では、皮膚バリア機能と保湿因子が低下しています。
角質層内の水分含有量は低下し、特徴的なドライスキン(アトピックスキン)になります。
そのため、刺激により皮膚のかゆみが生じやすく、アレルゲンの侵入が容易になり皮膚炎を引き起こしやすいと考えられています。
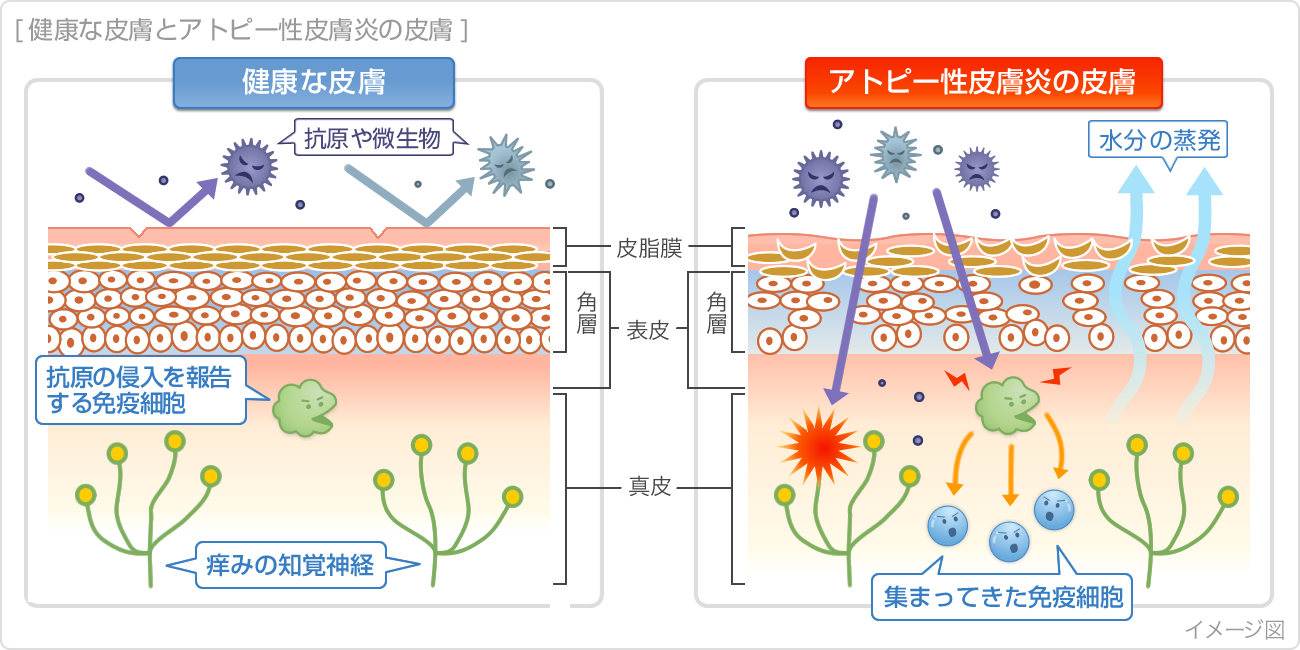
保湿外用薬はアトピー性皮膚炎で低下している角質層の水分含有量を改善し、皮膚バリア機能を回復・維持することでアレルゲンの侵入予防と皮膚炎の再燃予防、かゆみの抑制に繋がります。
ドライスキンに対するスキンケアの要点は、低下している皮表の保湿性を補うために保湿性の高い軟膏やクリームを外用することです。
保水性の高い軟膏としては、ヘパリン類似物質含有製剤や尿素製剤があります。
傷ついた皮膚のバリア機能を補充・補強するためには、白色ワセリンや亜鉛華軟膏などの皮膚に対して保護作用がある油脂性軟膏を外用します。
一般的に、アトピー性皮膚炎患者の皮膚は、病変部位だけでなく、正常に見える部分も乾燥している事が多くドライスキン状態であるため、保湿外用薬は正常に見える部分含め全身に塗布することが望ましいです。
入浴・シャワー浴と洗浄
アトピー性皮膚炎では、皮脂汚れに加え、汗などの体液の付着や黄色ブドウ球菌などの感染性病原体の定着が見られ、それらが皮膚症状の悪化要因になりうることがあります。
そのため、皮膚を清潔に保つことは皮膚の生理的機能を維持するために重要です。
通常は皮膚を清潔に保つため、入浴・シャワー浴を行い、必要に応じて保湿や抗炎症外用薬を使用します。
アトピー性皮膚炎における最適な入浴・洗浄方法は、患者ごと、あるいは時期や症状によって異なりますが、以下のようなことに留意する必要があります。
温度
入浴・シャワー浴時の温度に関しては、皮膚バリア回復に最適とされる38℃~40℃が良い
42℃以上のお湯は、皮脂や天然保湿因子が流れ落ちたり、痒みが生じる可能性があるため推奨できない。
また、入浴後は速やかに保湿剤を塗布し、水分の蒸発を最小限にとどめて、水分保持能力を維持し、皮膚の乾燥を防ぐことが望ましい。
石鹸・洗浄剤
アトピー性皮膚炎に対する石鹸・洗浄剤使用の有用性について、質の高いエビデンスは無いものの、使用により皮膚症状が改善するも、増悪は見られなかったことが報告されています。
石鹸は主に界面活性剤であるため、過度の誤った使用は皮膚の乾燥を増悪する可能性があります。
さらに、洗浄剤に含まれる色素や香料などの添加物は皮膚への刺激を引き起こす可能性も懸念されています。
これらのことから、皮膚の清潔を保つために石鹸・洗浄剤の使用は有用であると考えられるが、使用する際には年齢や部位、季節などを考えた皮膚の状態、使用する石鹸・洗浄剤の種類や洗浄方法を考慮する必要があります。
皮脂はぬるめのお湯でもある程度除去できると考えられるため、乾燥が強い場合や部位、また石鹸による刺激が強い場合においては石鹸の使用を最小限にとどめる。
逆に脂性肌や脂漏部位、皮膚感染症を繰り返す部位には石鹸の積極的な使用を検討する。
使用する石鹸に関して、固形石鹸と洗浄剤(液体ボディーソープなど)各々の優位性に関するエビデンスはなく、基剤が低刺激性・低アレルギー性、色素や香料などの添加物を少なくしている、刺激が無く使用感が良い、洗浄後に乾燥が強いものは避ける、などの適切な洗浄剤を選択することが重要である。
それと同時に、よく泡立て機械的刺激が少ない方法で皮膚の汚れを落とし、洗浄剤が皮膚の残存しないように十分すすぐことも大切である。
石鹸で落ちにくい軟膏の対応
ワセリン等の油脂を基剤とする軟膏は、石鹸・洗浄剤で除去されにくく、その場合は気になる部分にオリブ油等を塗布しておくと良い。
おわり
結構間が空いてしまいましたが、「薬物療法とスキンケア」でした。
皆様の参考になれば幸いです。
次回は、「悪化因子の検索と対策」について書きたいと思います!
ではまた~


コメント